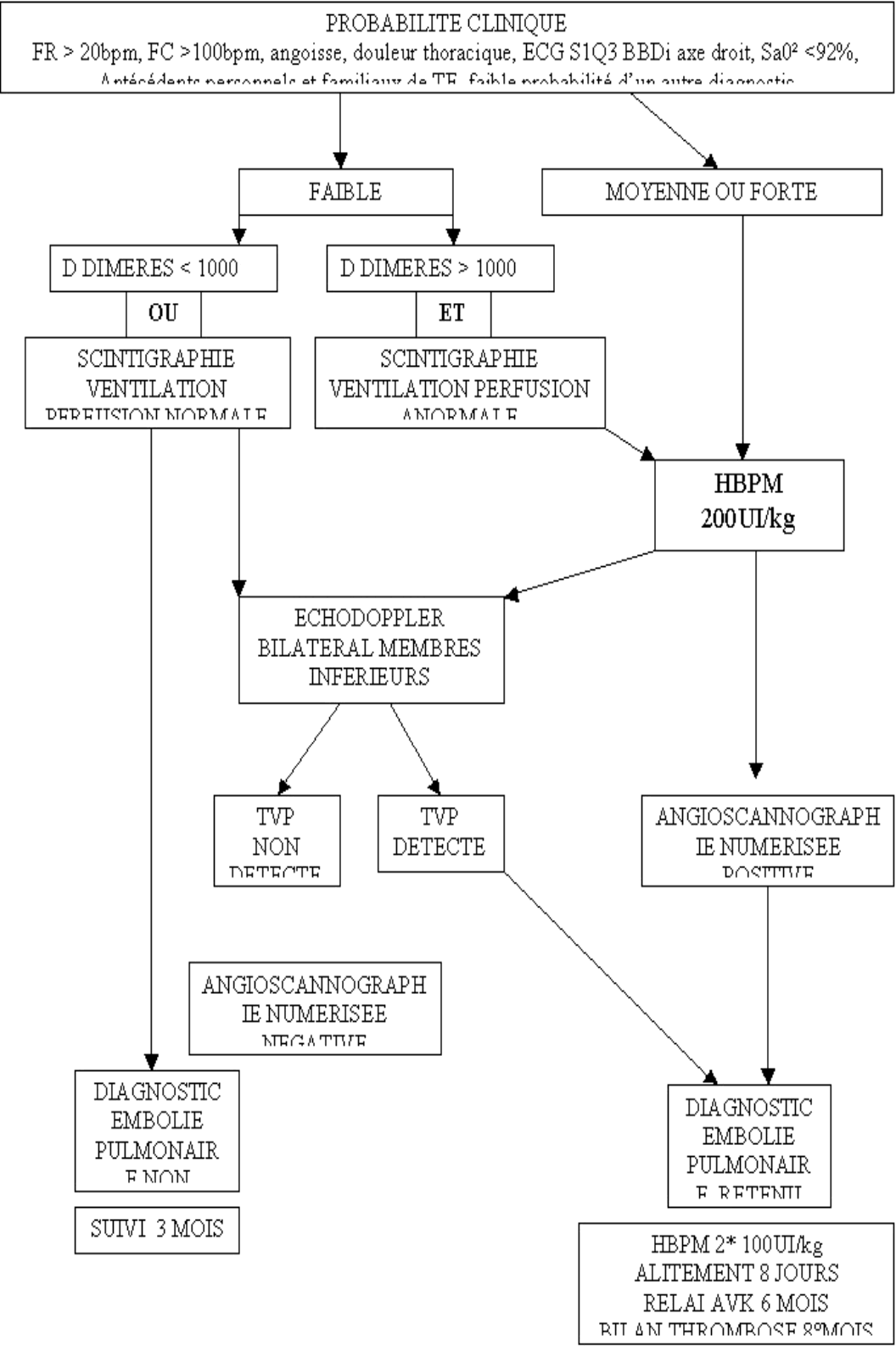
PROTOCOLE DIAGNOSTIQUE ET THERAPEUTIQUE DEVANT UNE SUSPICION D’EMBOLIE PULMONAIRE CRUORIQUE CHEZ UNE FEMME ENCEINTE EN PRE-PER OU POSTPARTUM
COLLEGE D'OBSTETRIQUE UNITE MEDICALE D'ANESTHESIE-ANALGESIE-REANIMATION
OBSTETRICALE
SERVICES DE RADIOLOGIE
SERVICE DE MEDECINE NUCLEAIRE
SERVICES D'HEMATOLOGIE
SOINS INTENSIFS CARDIOLOGIQUES
SERVICE DE CHIRUGIE CARDIOVASCULAIRE
SERVICE D'ECHOCARDIOGRAPHIE
SERVICE DE REANIMATION
SAMU
DEVANT UNE SUSPICION D’EMBOLIE PULMONAIRE CRUORIQUE MASSIVE
EP MASSIVE SUSPECTEE DEVANT :
· Saturométre : SaO² <92
· ECG : S1Q3 tachycardie axe droit BBDincomplet.
· Gaz du sang : hypoxie PaO²< 80 mmHg, hypocapnie puis hypercapnie
· ATCD personnels ou familiaux (2 collatéraux de 1° ou 2° degré)
· Faible probabilité diagnostique d’une autre pathologie
| Décompensation cardiaque aiguë - OAP | Cardiomyopathie du péripartum (Meadows) Tocolyse (béta mimétiques, inhibiteurs calciques) Valvulopathie Infarctus du myocarde |
| Etat de choc | Hémorragique Septique Anaphylactique avec bronchospasm |
| Embolie
amniotique Hypoxie anesthésique |
=
Rupture barrière placentaire + fibrinolyse Inhalation Problème technique respirateur Rachianesthésie totale Dépression respiratoire morphiniqu |
· Signes cliniques de TVP
|
Sensibilité localisée sur le trajet du système veineux profond, Homans |
26% |
|
Œdème généralisé du membre inférieur |
4% |
|
Œdème du mollet de plus de 3cm de plus que le MI controlatéral |
14% |
|
Rougeur |
38% |
|
Réseau veineux de suppléance |
4% |
|
Autre diagnostic moins probable |
93% |
|
Anamnèse alitement ou immobilisation MI ou post-chirurgical |
14% |
|
ATCD personnels et familiaux chez deux collatéraux de TVP |
|
si arrêt cardiaque : masser, intubation O² ; monitoring mère et foetus
Ventilation (la réoxygénation même partielle améliore le statut hémodynamique en diminuant la post-charge du ventricule droit)
Remplissage vasculaire n’est pas recommandé.
Débuter d’emblée une SAP de dobutrex : 5 mcg/kg/mn [250mg dans 50ml = 4 à 6 ml/h]
Voie veineuse centrale brachiale; Pas de voie veineuse central sous-clavière ou jugulaire parce que une ponction artérielle serait une catastrophe avant une thrombolyse ou une héparinothérapie curative.
Actilyse : 100 mg en deux heures : 10 mg IVlente en 2 minutes puis 90 mg en SAP en 2 heures. (si < 65kg, ne pas dépasser 1,5 mg/kg = 75mg pour 50 kg).
CI : accouchement dans les six heures précédentes ou qui suivent (comme héparine) = préférer embolectomie chirurgicale ou la thrombolyse in situ
L’hirudine est contreindiquée en prépartum car passe la barrière placentaire et risque hémorragie BB
· Héparinothérapie :
à débuter en première intention ou après la thrombolyse dès que le Tca est inférieur à 2 fois le témoin
HNF : 100UI /kg en bolus puis 300 à 500 UI/kg/j [chez une femme de 100kg : 10 000UI en bolus, puis 30 000 à 50 000 UI/j]. Contrôle Tca 4 heures après le début de la SAP pour un Tca entre deux et trois fois le témoin. Adaptation posologie selon Tca.
EP fin de grossesse : tocolyse jusque contrôle de la situation hémodynamique et de l’hématose et fibrinolyse.
TVP étendue + EP et accouchement imminent : filtre temporaire et HNF en SAP.
EP et césarienne pour souffrance fœtale aiguë :
NB il existe des cas publiés de SFA résolutives sous traitement par héparine d’une TVP étendue avec EP.
Si césarienne, HNF en SAP et diminuer les doses pour activité antithrombotique isolée pendant le geste chirurgical.
Si EP massive, discuter la césarienne en CCV pour thrombectomie chirugicale dans le même temps opératoire.
PROTOCOLE DIAGNOSTIQUE ET THERAPEUTIQUE
DEVANT UNE SUSPICION D’EMBOLIE PULMONAIRE CRUORIQUE NON MASSIVE
CHEZ UNE FEMME ENCEINTE EN PRE OU EN POSTPARTUM.
EP NON MASSIVE SUSPECTEE DEVANT :
| Décompensation cardiaque aiguë - OAP | Cardiomyopathie du péripartum (Meadows) Tocolyse (béta mimétiques, inhibiteurs calciques) Valvulopathie Infarctus du myocarde |
| Etat de choc | Hémorragique Septique Anaphylactique avec bronchospasme |
| Embolie amniotique | = rupture barrière placentaire et fibrinolys |
| Hypoxie anesthésique | Inhalation Problème technique respirateur Rachianesthésie totale Dépression respiratoire morphinique |
· Signes cliniques de TVP
|
Sensibilité localisée sur le trajet du système veineux profond, Signe d’Homans |
26% |
|
Œdème généralisé du membre inférieur |
4% |
|
Œdème du mollet de plus de 3cm de plus que le MI controlatéral Diminution ballottement du mollet
|
14% |
| Rougeur |
38% |
|
Réseau veineux de suppléance |
4% |
|
Autre diagnostic moins probable |
93% |
|
Anamnèse alitement ou immobilisation MI ou post-chirurgical |
14% |
|
ATCD personnels et familiaux chez deux collatéraux de TVP |
|
· Saturométre : SaO² <92 % +
· ECG : S1Q3 tachycardie axe droit BBDincomplet.
· Gaz du sang : hypocapnie PaCO² <32 mmHg, hypoxie PaO² <80 mmHg en air ambiant.
· Radiographie pulmonaire : atélectasie ou opacité parenchymateuse ou ascension de coupole. Sensibilité 68%
D Dimères < 1000 ng/ml : (test embolie pulmonaire : rendu rapide) valeur prédictive négative excellente et Valeur prédictive positive médiocre surtout chez la femme enceinte
Radio pulmonaire à joindre.
Cet examen est possible chez la femme enceinte et chez la femme qui allaite (pas d’interruption de l’allaitement car le marqueur se bloque dans la circulation pulmonaire et 2% passent dans la circulation générale et ne sont pas excrétés dans le lait).
Seule contre-indication shunt droit-gauche massif.
Si positif, conforte le diagnostic chez les patientes à haute probabilité clinique d’EP et chez les patientes à facteurs de risque et signes cliniques de TVP.
Un
échodoppler négatif n’élimine pas le diagnostic.
Examen réalisé sans caractère d’urgence .
Sensibilité >90% et spécificité 95%
Examen possible chez la femme enceinte en prépartum (irradiation inférieure à 2mSv) et chez la femme qui allaite sans restriction. Pour l’iode fœtale, il a été démontré un passage transplacentaire avec diffusion à l’ensemble des tissus dont la thyroïde, d’où risque d’hypothyroïdie transitoire et d’augmentation de la TSH, mais ces incidents concernent essentiellement les amniographies où la charge iodée est importante. En post-partum, la glande mammaire concentre avec passage à l’enfant allaité, modification infra-clinique qui peut être compensée.
Radio pulmonaire et urée créatininémie à joindre.
· HBPM EN CURATIF :
Posologie : 2*100 UI/kg/24h
Avant mise en route de la démarche diagnostique qui peut être faite sous traitement avec un délai de douze heures ou plus. Il faudra vérifier que ce délai ne conduit pas à des doutes diagnostiques par lyse d’un caillot de petite taille avant ces examens (?).
Patiente gardée en lit d’hospitalisation en maternité
Alitement pendant 8 jours jusque reperméabilisation réseau veineux profond si thrombose, ou jusque efficacité biologique de l’héparinothérapie curative (Axa entre 0,5 et 1 et D Dimères < 1000 ng/ml).
Surveillance du traitement par HBPM curatif : Numération plaquettaire, Tca, activité anti Xa, D Dimères, deux fois par semaine pendant 3 semaines puis tous les mois.
Traitement curatif pendant 3 mois ou relais AVK dès arrêt allaitement pour une INR à 2 à 3.
Arrêt du traitement au 6ème mois
Bilan thrombose 15 jours après l’arrêt du traitement.
Filtre temporaire : Se discute en prépartum quand le thrombus est extensif en veine iliaque primitive et en veine cave inférieur (et/ou non visible)
